Психоз или шизофрения в чем разница. Шизофрения и бредовые психозы. Разница между психозом и шизофренией
ШИЗОФРЕНИЯ
Шизофрения – одно из наиболее часто встречаемых и серьезных психических заболеваний. Нет четких данных о распространении этой болезни, поскольку её диагностические критерии и границы размыты в связи с многообразием её клинических проявлений. Приблизительные данные указывают, что шизофренией болеет 1 из каждых 200 человек населения (т. е. 0,5 %). Среди всех хронических душевных больных 2/3 страдают шизофренией. Мужчины заболевают несколько чаще, чем женщины, и течение болезни у них в общем менее благоприятное. У основной массы больных начало шизофрении приходится на возраст между 10 и 30 годами. Особенно неблагоприятное течение болезни наблюдается в тех случаях, когда заболевание происходит в детском, подростковом и молодом возрастах.
Представление о шизофрении как о крайне неблагоприятном заболевании с фатальным исходом смягчилось в результате появления эффективных способов лечения, развития и распространения психотерапии и восстановительного лечения, а также в связи с некоторой трансформацией самой болезни под влиянием пока ещё не вполне ясных причин.
Расщепление психической деятельности при шизофрении, и в первую очередь личности, отметил ещё Вернике. Странски указывает, что при шизофрении происходит расщепление между эмоциональной и содержательной духовной жизнью. Блейлер определял различные диссоциации психики, что дало ему основание назвать данную болезнь «шизофренией» («схизис» – расщепление, «френ» – душа).
Шизофренический процесс нарушает деятельность разных частей психики, но не в одинаковой степени. Как отмечается многими авторами, больше всего страдает личность. Возникает диссоциация глубинной и сознательной частей личности, причем если при очаговых поражениях мозга (и в особенности лобной доли) страдает обычно сознательная часть личности, то при шизофрении также страдает телесное – или глубинное – Я . Эта часть личности основана на подсознательном историческом опыте психического развития субъекта и его мотивациях. В результате при шизофрении патологическим образом меняются глубинные мотивации и расстраивается интуитивное мышление, тесно связанное с указанным опытом. Генерация идей часто получает нелепый, оторванный от реальности характер, она не координирована с эмоциональной сферой, вследствие чего расщепляется эмоциональное поведение. Это приводит к болезненной подмене или случайной расстановке эмоциональных акцентов и к амбиваленции (наряду с волевыми расстройствами). Вследствие этих нарушений фундаментальным образом меняются жизненные доминанты, выбор целей и формулы поведения больных шизофренией. Происходит вторичная – зависимая от указанных нарушений – дезинтеграция и выхолащивание сознательного мышления. Меняется вся взаимосвязанная система психической деятельности, которая у нормального человека базируется на реальных ценностях, усвоенных в опыте развития данного субъекта. При заболевании в детском возрасте происходит недостаточное и искаженное накопление индивидуального опыта.
Роль личности в этих условиях неоднозначна: если под влиянием нарушения её глубинной части меняются жизненные ценности, то, с другой стороны, сознательная часть личности стремится в силу оставшихся возможностей соорудить на новой основе какую-то, так или иначе организованную – взаимосвязанную – психическую деятельность, адаптирующую больного к изменившимся возможностям и условиям существования. Таким путем образуется «новое» (болезненное) мировосприятие и мировоззрение, определяющее поведение больного.
Суммируя приведенные сведения, можно сказать: для шизофрении характерно нарушение внутренней преемственности психической деятельности вследствие расстройств связей с историческим индивидуальным опытом, что приводит к изменению или потере осевой линии поведения субъекта.
ФОРМЫ ШИЗОФРЕНИИ
Ранние проявления шизофрении можно видеть ещё до её полного развития. Нередко в таких случаях речь идёт о «шизоидной личности» (не только в отношении самого больного, но и в отношении части его родственников). Блейлер обозначал такое качество личности как «шизопатию», Клод называл его «шизозом», А. В. Снежневский – «шизоидным диатезом» (предрасположением). Указанные изменения личности относят к нарушению индивидуального психического развития (дисонтогенезу) или к конструкциональным изменениям.
Известно, что формы этой болезни с повторяющимися острыми приступами, сопровождающиеся аффективными расстройствами с нарушением сознания, имеют относительно неплохой прогноз, т. е. после приступа отмечается выход в более или менее продолжительную ремиссию – временную остановку процесса. Эта так называемая периодическая, или онейроидно-кататоническая, форма шизофрении имеет много общего с другой – шизоаффективной формой, сочетающей в себе черты шизофрении и аффективного психоза. Обе эти формы по своей клинике и характеру наследования соседствуют с маниакально-депрессивным психозом и нередко даже трудно отличимы от его атипичных форм. Данные формы шизофрении и маниакально-депрессивный психоз сближают имеющаяся в этих случаях частая отягощенная наследственность (до 60 %), а также нередко встречающиеся в семьях больных с аффективным психозом лица, страдающие шизофренией с подобными клиническими формами.
Другие особенности характеризуют непрерывно текущие, прогредиентные формы шизофрении с нарастающей дефектной, негативной симптоматикой. В этих случаях менее выражено прямое наследование заболевания, зато в семьях больных чаще представлены различные патологические личности, например шизоиды, психопаты и разного рода странные, чудаковатые люди.
Основоположник учения о шизофрении Крепелин описывал одну из самых её неблагоприятных форм, развивающуюся в юношеском возрасте, под названием «раннее слабоумие», хотя при ней, в строгом смысле слова, нет слабоумия, а имеется распад личности и остановка её дальнейшего формирования. К этой форме Крепелин добавил гебефренно-ка-татоническую шизофрению, также часто начинающуюся в юношеском возрасте.
Эти формы вместе с непрерывно текущей параноидной шизофренией, характерной для более старшего возраста, составляют группу шизофрении с тяжёлым прогнозом – ядерная шизофрения. Другой полюс шизофрении составляют её формы с вялым, постепенным или даже скрытым (латентным) течением.
Они длительное время могут протекать с неврозо- или психопатоподобной симптоматикой, ипохондрическими, навязчивыми, фобическими и истерическими проявлениями. Такие больные на протяжении иногда многих лет могут сохранять трудоспособность и вызывают затруднения в разграничении с другими психическими болезнями или личностными аномалиями. Диагноз в этих случаях нередко ставится лишь в позднем периоде, на основании постепенно нарастающих, характерных для шизофрении дефектных, негативных симптомов.
Имеется немного таких заболеваний, клиника которых в такой мере, как шизофрения, находилась бы в зависимости от возраста начала болезни, т. е. от степени зрелости головного мозга и психики.
Начало болезни в детском и юношеском возрастах значительно менее благоприятно, чем начало в среднем или пожилом возрастах. Шизофренический процесс задерживает и искажает формирование личности и всей психики в целом. Даже при относительно благоприятном течении шизофрении в раннем возрасте больные остаются инфантильными, странными, не могут в обычном виде усваивать новые знания. Незрелая личность меньше противостоит разрушительным тенденциям шизофрении. В этих случаях больше страдают такие глубинные психические сферы, как инстинкты, глубокие мотивации, телесная часть личности. У больных детского и юношеского возраста бред часто имеет неразвернутый, рудиментарный, отрывочный характер. Систематизированный, развернутый бредовый синдром является «привилегией» более старшего возраста, так как для такого бреда нужна достаточно зрелая система взглядов, отношений и мировоззрения в целом. Наиболее богатая психотическая симптоматика встречается в зрелом возрасте. Парафренический же синдром отмечается после 30 лет и особенно часто – в пожилом возрасте. Этот возраст имеет свои закономерности в отношении характера симптоматики и течения шизофрении. Болезненные переживания становятся более связанными с реальностью, конкретными бытовыми событиями («бред малого масштаба»). У больных в большей степени начинают преобладать реальные, «земные» интересы, даже в случаях относительно раннего начала заболевания. Основное место в переживаниях больных пожилого возраста отводится не будущему, а прошлому. Иногда у больных, много лет болеющих шизофренией, в пожилом возрасте можно видеть некоторую ресоциализацию: они становятся более доступными, больше, чем прежде, интересуются своими родственниками, заботятся о своих повседневных потребностях, принимают участие в общих мероприятиях, работают в мастерских.
АФФЕКТИВНЫЕ ПСИХОЗЫ
Чувства радости, удовольствия, печали, тоски, тревоги и страха, рациональные и полезные в физиологических условиях, приобретают под влиянием нейро-пато-физиологических изменений болезненный, не связанный с реальностью характер. В условиях патологических эти эмоциональные состояния приобретают гипертрофированный, преувеличенный характер и выражаются частыми в психиатрической клинике депрессивными и маниакальными состояниями.
Если маниакальный синдром наблюдается преимущественно в рамках психоза аффективного, интоксикационного и др., то депрессия может быть не только психотической: значительно чаще она встречается в невыраженных, неотчетливых реактивно-невротических рамках. Различение указанных вариантов депрессии нередко представляет трудности. Фрейд указывал, что любая депрессия связана с механизмом потери, утраты (например, любимого человека), независимо, является ли такая потеря физической – смерть, уход – или же выражается в пренебрежительном отношении, игнорировании интересов, невнимании и т. п.
Механизмы возникновения депрессий, вероятно, не вполне одинаковы, так же как и вызывающие их причины и клинические проявления. Различают два вида психотических депрессий . Один из них находится в составе аффективного психоза, в течении которого наблюдаются как депрессивные, так и маниакальные состояния, или фазы. Этот вид аффективного психоза характеризуется довольно четким наследственно-семейным предрасположением. Так, при заболевании этим психозом одного из однояйцевых близнецов вероятность заболевания другого достигает 95 %. В течении этого психоза в 75 % случаев отмечаются депрессивные фазы и лишь в 25 % – маниакальные.
Второй вид аффективного психоза включает в себя только депрессивные фазы, в связи с чем он и называется монополярным. При этом психозе генетическое предрасположение не выражено достаточно четко, скорее может быть выделена предрасполагающая роль тревожно-мнительного характера.
Наиболее часто начало заболевания отмечается до 25-30 лет. Преобладают случаи с идеомоторной (психодвигательной) заторможенностью. Выражена соматове-гетативная симптоматика нарушения сна, уменьшения массы тела, нарушения менструаций, суточные колебания настроения и т. д. Отмечается сезонная предрасположенность к заболеванию (чаще – в осенне-зимнее время). При этом тоска имеет витальный характер, т. е. сопровождается физическим страданием, которое больные обычно локализуют в сердце или груди. Они нередко говорят о внутренней опустошенности, бесчувственности, потере восприятия красок, живости, объема, имеются ощущения собственной измененности (дереализационно-деперсонализационный синдром), наблюдаются навязчивости. У больных часты идеи собственной неполноценности, греховности, вины.
В целом эта депрессия характеризуется глубиной её биологических компонентов, возникновением без связи с внешними провоцирующими факторами – аутохтонностью. Она мало связана с личностью, которая даже в случаях многолетнего страдания изменяется незначительно.
В случаях депрессии при монополярном психозе наследственное предрасположение обнаруживается намного реже, чем при биполярном психозе. Начало заболевания нередко падает на период инволюции. Женщины болеют значительно чаще мужчин. Существенную роль в возникновении психоза играют генеративные факторы: беременность, роды, нарушения менструального цикла и менопауза. Нередко отмечается тенденция к затяжному течению депрессии, особенно с увеличением возраста начала болезни. Ремиссии часто бывают неполноценными и во многих случаях имеют не спонтанное, а лекарственное происхождение. В клинической картине преобладают тревога и ажитация, и реже – заторможенность; нередки случаи с ипохондрической симптоматикой. Реже, чем при биполярном психозе, депрессия сопровождается идеями собственной вины и малоценности.
– психическое расстройство, сопровождающееся развитием фундаментальных нарушений восприятия, мышления и эмоциональных реакций. Отличается значительным клиническим полиморфизмом. К числу наиболее типичных проявлений шизофрении относят фантастический или параноидный бред, слуховые галлюцинации, нарушения мышления и речи, уплощение или неадекватность аффектов и грубые нарушения социальной адаптации. Диагноз устанавливается на основании анамнеза, опроса пациента и его родственников. Лечение – медикаментозная терапия, психотерапия, социальная реабилитация и реадаптация.
МКБ-10
F20

Общие сведения

Причины шизофрении
Причины возникновения точно не установлены. Большинство психиатров считают, что шизофрения является мультифакторным заболеванием, возникающим под влиянием ряда эндогенных и экзогенных воздействий. Выявляется наследственная предрасположенность. При наличии близких родственников (отца, матери, брата или сестры), страдающих этим заболеванием, риск развития шизофрении увеличивается до 10%, то есть, примерно в 20 раз по сравнению со средним риском по популяции. Вместе с тем, 60% больных имеют неотягощенный семейный анамнез.
К числу факторов, повышающих риск развития шизофрении, относят внутриутробные инфекции , осложненные роды и время рождения. Установлено, что данным заболеванием чаще страдают люди, родившиеся весной или зимой. Отмечают устойчивую корреляцию распространенности шизофрении с рядом социальных факторов, в том числе – уровнем урбанизации (горожане болеют чаще сельских жителей), бедностью, неблагоприятными условиями жизни в детском возрасте и переездами семьи в связи с неблагоприятными социальными условиями.
Многие исследователи указывают на наличие ранних травмирующих переживаний, игнорирования жизненно важных потребностей, перенесенного в детстве сексуального или физического насилия. Большинство специалистов полагают, что риск возникновения шизофрении не зависит от стиля воспитания, при этом некоторые психиатры указывают на возможную связь болезни с грубыми нарушениями семейных отношений: пренебрежением, отвержением и отсутствием поддержки.
Шизофрения, алкоголизм, наркомания и токсикомания нередко тесно связаны между собой, однако отследить характер этих связей не всегда возможно. Существуют исследования, указывающие на связь обострений шизофрении с приемом стимуляторов, галлюциногенов и некоторых других психоактивных веществ. Вместе с тем, возможна и обратная зависимость. При появлении первых признаков шизофрении больные иногда пытаются устранить неприятные ощущения (подозрительность, ухудшение настроения и другие симптомы) употребляя наркотики, алкоголь и лекарственные препараты с психоактивным действием, что влечет за собой увеличение риска развития наркомании, алкоголизма и других зависимостей.
Некоторые специалисты указывают на возможную связь шизофрении с аномалиями структуры головного мозга, в частности – с увеличением желудочков и снижением активности лобной доли, отвечающей за рассуждение, планирование и принятие решений. У больных шизофренией также выявляются отличия в анатомической структуре гиппокампа и височных долей. При этом исследователи отмечают, что перечисленные нарушения могли возникнуть вторично, под влиянием фармакотерапии, поскольку большинство пациентов, принимавших участие в исследованиях структуры головного мозга, ранее получали антипсихотические препараты.
Существует также ряд нейрохимических гипотез, связывающих развитие шизофрении с нарушением деятельности определенных нейромедиаторов (дофаминовая теория, кетуреновая гипотеза, гипотеза о связи заболевания с нарушениями в холинергической и ГАМКергической системах). Некоторое время была особенно популярна дофаминовая гипотеза, однако в последующем многие специалисты стали подвергать ее сомнению, указывая на упрощенный характер данной теории, ее неспособность объяснить клинический полиморфизм и множество вариантов течения шизофрении.
Классификация шизофрении
С учетом клинической симптоматики в DSM-4 различают пять типов шизофрении:
- Параноидная шизофрения – имеются бред и галлюцинации при отсутствии эмоционального уплощения, дезорганизованного поведения и расстройств мышления
- Дезорганизованная шизофрения (гебефреническая шизофрения) – выявляются расстройства мышления и эмоциональное уплощение
- Кататоническая шизофрения – преобладают психомоторные нарушения
- Недифференцированная шизофрения – выявляется психотическая симптоматика, не укладывающаяся в картину кататонической, гебефренической или параноидной шизофрении
- Остаточная шизофрения – наблюдается слабо выраженная позитивная симптоматика.
Наряду с перечисленными, в МКБ-10 выделяют еще два типа шизофрении:
- Простая шизофрения – выявляется постепенное прогрессирование негативной симптоматики при отсутствии острых психозов
- Постшизофреническая депрессия – возникает после обострения, характеризуется устойчивым снижением настроения на фоне неярко выраженных остаточных симптомов шизофрении.
В зависимости от типа течения отечественные психиатры традиционно различают приступообразно-прогредиентную (шубообразную), рекуррентную (периодическую), вялотекущую и непрерывно текущую шизофрению. Разделение на формы с учетом типа течения позволяет более точно определять показания к терапии и прогнозировать дальнейшее развитие заболевания. С учетом стадии болезни выделяют следующие этапы развития шизофрении: преморбидный, продромальный, первый психотический эпизод, ремиссия, обострение. Конечным состоянием шизофрении является дефект – стойкие глубокие нарушения мышления, снижение потребностей, апатия и равнодушие. Выраженность дефекта может существенно колебаться.
Симптомы шизофрении
Манифестация шизофрении
Как правило, шизофрения манифестирует в подростковом возрасте или в начале взрослой жизни. Первому приступу обычно предшествует преморбидный период продолжительностью 2 или более года. В течение этого периода у больных возникает ряд неспецифических симптомов, в том числе – раздражительность, нарушения настроения со склонностью к дисфории, причудливость поведения, заострение или извращение некоторых черт характера и уменьшение потребности в контактах с другими людьми.
Незадолго до дебюта шизофрении наступает период продрома. Пациенты все больше изолируются от общества, становятся рассеянными. К неспецифическим симптомам присоединяются кратковременные расстройства психотического уровня (транзиторные сверхценные или бредовые идеи, отрывочные галлюцинации), переходящие в развернутый психоз. Симптомы шизофрении разделяют на две большие группы: позитивные (появляется что-то, чего не должно быть в норме) и негативные (исчезает что-то, что должно быть в норме).
Позитивные симптомы шизофрении
Галлюцинации. Обычно при шизофрении возникают слуховые галлюцинации, при этом пациенту может казаться, что голоса звучат у него в голове или исходят из различных внешних объектов. Голоса могут угрожать, приказывать или комментировать поведение больного. Иногда пациент слышит сразу два голоса, которые спорят между собой. Наряду со слуховыми, возможны тактильные галлюцинации, обычно вычурного характера (например, лягушки в желудке). Зрительные галлюцинации при шизофрении появляются крайне редко.
Бредовые расстройства. При бреде воздействия пациент считает, что некто (вражеская разведка, инопланетяне, злые силы) воздействует на него с помощью технических средств, телепатии, гипноза или колдовства. При бреде преследования больной шизофренией думает, что кто-то за ним постоянно следит. Бред ревности характеризуется непоколебимой убежденностью в неверности супруга. Дисморфофобический бред проявляется уверенностью в собственном уродстве, в наличии грубого дефекта какой-то части тела. При бреде самообвинения пациент считает себя виновным в несчастьях, болезнях или смерти окружающих. При бреде величия больной шизофренией верит, что занимает исключительно высокое положение и/или обладает необыкновенными способностями. Ипохондрический бред сопровождается убежденностью в наличии неизлечимого заболевания.
Навязчивые идеи, расстройства движений, мышления и речи. Навязчивые идеи – идеи отвлеченного характера, возникающие в сознании больного шизофренией против его воли. Как правило, носят глобальный характер (например: «что случится, если Земля столкнется с метеоритом или сойдет с орбиты?»). Расстройства движений проявляются в виде кататонического ступора или кататонического возбуждения. К расстройствам мышления и речи относят навязчивое мудрствование, резонерство и бессмысленные рассуждения. Речь пациентов, страдающих шизофренией, изобилует неологизмами и излишне подробными описаниями. В своих рассуждениях больные беспорядочно перескакивают с одной темы на другую. При грубых дефектах возникает шизофазия – бессвязная речь, лишенная смысла.
Негативные симптомы шизофрении
Эмоциональные расстройства. Социальная изоляция. Эмоции больных шизофренией уплощаются и обедняются. Часто наблюдается гипотимия (устойчивое снижение настроения). Реже возникает гипертимия (устойчивое повышение настроения). Количество контактов с окружающими уменьшается. Пациенты, страдающие шизофренией, не интересуются чувствами и потребностями близких, перестают посещать работу или учебу, предпочитают проводить время в одиночестве, будучи полностью поглощенным своими переживаниями.
Расстройства волевой сферы. Дрейф. Дрейф проявляется пассивностью и неспособностью принимать решения. Больные шизофренией повторяют свое привычное поведение или воспроизводят поведение окружающих, в том числе – асоциальное (например, употребляют алкоголь или принимают участие в противоправных действиях), не чувствуя удовольствия и не формируя собственного отношения к происходящему. Волевые расстройства проявляются гипобулией. Исчезают или уменьшаются потребности. Резко сужается круг интересов. Снижается сексуальное влечение. Пациенты, страдающие шизофренией, начинают пренебрегать правилами гигиены, отказываются от еды. Реже (обычно – на начальных стадиях болезни) наблюдается гипербулия, сопровождающаяся повышением аппетита и сексуального влечения.
Диагностика и лечение шизофрении
Диагноз устанавливается на основании анамнеза, опроса больного, его друзей и родственников. Для постановки диагноза шизофрения необходимо наличие одного или более критериев первого ранга и двух или более критериев второго ранга, определенных МКБ-10. К критериям первого ранга относят слуховые галлюцинации, звучание мыслей, вычурные бредовые идеи и бредовые восприятия. В список критериев шизофрении второго ранга включают кататонию , прерывание мыслей, постоянные галлюцинации (кроме слуховых), нарушения поведения и негативные симптомы. Симптомы первого и второго ранга должны наблюдаться в течение месяца или более. Для оценки эмоционального состояния, психологического статуса и других параметров применяют различные тесты и шкалы, в том числе – тест Люшера, тест Лири, шкалу Карпентера, тест MMMI и шкалу PANSS.
Лечение шизофрении включает в себя , психотерапию и мероприятия по социальной реабилитации . Основой фармакотерапии являются препараты с антипсихотическим действием. В настоящее время предпочтение чаще отдают атипичным нейролептикам, которые реже вызывают позднюю дискинезию и, по мнению специалистов, могут уменьшать негативные симптомы шизофрении. Для уменьшения выраженности побочных эффектов нейролептики комбинируют с другими лекарственными препаратами, обычно – нормотимиками и бензодиазепинами. При неэффективности других методов назначают ЭСТ и инсулинокоматозную терапию.
После редукции или исчезновения позитивной симптоматики больного шизофренией направляют на психотерапию. Для тренировки познавательных навыков, улучшения социального функционирования, помощи при осознании особенностей собственного состояния и приспособления к этому состоянию применяют когнитивно-поведенческую терапию . Для создания благоприятной семейной атмосферы используют семейную терапию . Проводят обучающие занятия для родственников больных шизофренией, оказывают психологическую поддержку близким пациентов.
Прогноз при шизофрении
Прогноз при шизофрении определяется целым рядом факторов. К прогностически благоприятным факторам относят женский пол, поздний возраст начала болезни, острое начало первого психотического эпизода, незначительную выраженность негативной симптоматики, отсутствие длительных или частых галлюцинаций, а также благоприятные личные отношения, хорошую профессиональную и социальную адаптацию до начала шизофрении. Определенную роль играет отношение социума – согласно исследованиям, отсутствие стигматизации и принятие окружающих снижает риск развития рецидивов.
Интересный вопрос про отличие психоза от шизофрении. Удивляют люди, которые его задают. Ну неужели сами не видят, что слово «психоз» начинается на букву п, а «шизофрения» на букву ш. Вот этим они и отличаются. Психоз - это общее название серьёзных расстройств психики. Шизофрения - это название конкретного блока синдромов, которые связаны с расщеплением процесса мышления, сознания, наличием определённого психического дефекта. Эпизод шизофрении, как бы он не протекал, тоже можно назвать психозом, поскольку расстройство это психического плана. Так же уместно использование терминов «делирий», «манифестирование». Если уж что-то так хочется разделить, то разделяйте невроз и психоз. Правда, отличие получится более юридическим, чем медицинским. Невроз это тоже расстройство психики, но лёгкого и обратимого типа. Говорят даже о каком-то пограничном состоянием между здоровьем и расстройством. Невроз не говорит о невменяемости или недееспособности, поэтому не влечёт за собой социальных ограничений или льгот.
Психоз и шизофрения
Сказать «психоз» - это не сказать ничего. Существует множество психозов, которые не являются шизофренией или являются её подобием, её сочетанием с чем-то, но не именно шизофренией, а так же некоторые психотические формы аффективных расстройств. Точно так же мало, что говорит и термин «шизофрения». Нужно уточнить, какая именно. К примеру, простая шизофрения не сопровождается бредом или галлюцинациями, хотя тоже находится в блоке МКБ 10 с кодом, который начинается на F20.
Шизофрения - это амбивалентность сознания, склонность к аутизму, разорванность мышления, трудности с восприятием себя и окружающего мира адекватно. Конечно шизофрения - это психоз, но не каждый психоз является шизофренией.

Понимание психоза на примере автономной паранойи
Трудно сказать точно, чего больше вносит выделение в отдельную единицу паранойи. Это вполне оправдано, но не с точки зрения лечения, а самого отношения к проблеме и прогнозирования. Официально паранойя - это психоз, но не шизофрения. Заболевание относят к хроническим бредовым расстройствам. Основной доминирующий фактор оказывает сверхценная идея. Бред есть, но монотематический, а само течение не меняется со временем.
Мы знаем примеры с поэтом, который написал в юности одно стихотворение, а потом всем доказывал свою гениальность, изобретателя, который приехал в столицу и пытался доказать важность своего изобретения, однако сгинул на вокзалах. Изобретение не вызвало никакого интереса. Отличие от шизофрении в том, что та более богата на симптомы. У параноиков не разрушается личность, энергетический потенциал, аффект. Вполне возможно, что это так… Однако нет никакой уверенности в том, что в лёгкой форме у них никогда не было эпизодов самой настоящей параноидной шизофрении.
Если рассматривать сам бред, то его свойства очень часто имеют черты параноидального или парафренного. Сомнительно и то, что никогда не было голосов в голове или видений, а так же псевдогаллюцинаций. Так принято считать, но более уместной была бы фраза «если таковое и есть, то они умело это скрывают и не попадают под воздействие ». Существует слишком сильная фигура манифестирования в виде сверхценной идеи, а по сравнению с ней всё это уходит на второй план.

Проявляется паранойя чаще в зрелом возрасте. Характерно, что развитие патогенеза параноидной шизофрении тоже связано с тем, что наступает устойчивый дефект. Возникает монотематичность бреда, поведение становится более предсказуемым, а главенствующую роль в дефекте тоже начинает играть что-то одно или несколько фигур, но они становятся стабильными. Очень большие сходства имеет паранойя и с паранойяльной шизофренией, как устойчивым синдромом, который не захотел развиваться и идти в сторону к парафренному.
Чаще всего параноики не непризнанные поэты или изобретатели, а люди страдающие бредом отношения, преследования. Они и сами могут не понимать, что испытывают ещё и псевдогаллюцинации.

Это сугубо произвольные векторы развития психоза. У кого-то всё остановилось на уровне того, что родственники хотят его отравить и он готов это доказать, а у кого-то всё ушло в другую стадию и паранояльный бред сменился параноидным, а потом парафренным. Но в сущности это психоз и его метаморфозы. У кого-то имеется амбивалентность, а кто-то наоборот болезненно прямолинеен и редко в чём-то сомневается. Чем отличается шизофрения от психоза? Ничем, поскольку она тоже психоз. А у психозов всегда найдётся что-то общее. В частности, заполнение сознания образами бессознательного. Психоз шизофрении, со всеми своими синдромами, - это одни из возможных форм проявления этого затопления сознания. Чистая паранойя практически нереальна. У параноика всё же будет прослеживаться что-то ещё, что-то из общей симптоматики, к примеру, ангедония.
PsyAndNeuro.ru

Концепции таких сложных психических расстройств, как шизофрения, требуют постоянного обновления, которое невозможно при проведении фундаментальных исследований отдельно от клинических. Наших знаний о патогенезе шизофрении все еще недостаточно, хотя в последнее время отмечается некоторый прорыв. Использование животных моделей является хорошим вариантом для инвазивного изучения роли нейромедиаторных систем и сетей головного мозга при психических расстройствах, что невозможно сделать в исследованиях на людях. Однако недостаточное взаимодействие между клиницистами и учеными приводит к тому, что полученные клинические данные редко используются для моделирования симптомов шизофрении на животных. Авторы данной статьи обсуждают проблемы в понимании механизмов развития позитивных симптомов при шизофрении,с которыми сталкиваются как ученые, так и врачи.
Нейробиология психоза: центральная роль дофамина
Дофаминовые системы: анатомия и функция
При использовании животных моделей необходимо помнить об анатомических особенностях дофаминовой системы у грызунов и приматов. Например, у приматов по сравнению с грызунами более выражен объем черного вещества, но меньше – зона вентральной покрышки. Однако в контексте данной статьи наиболее уместно рассматривать подотделы стриатума, которые были изучены как у грызунов, так и у приматов.
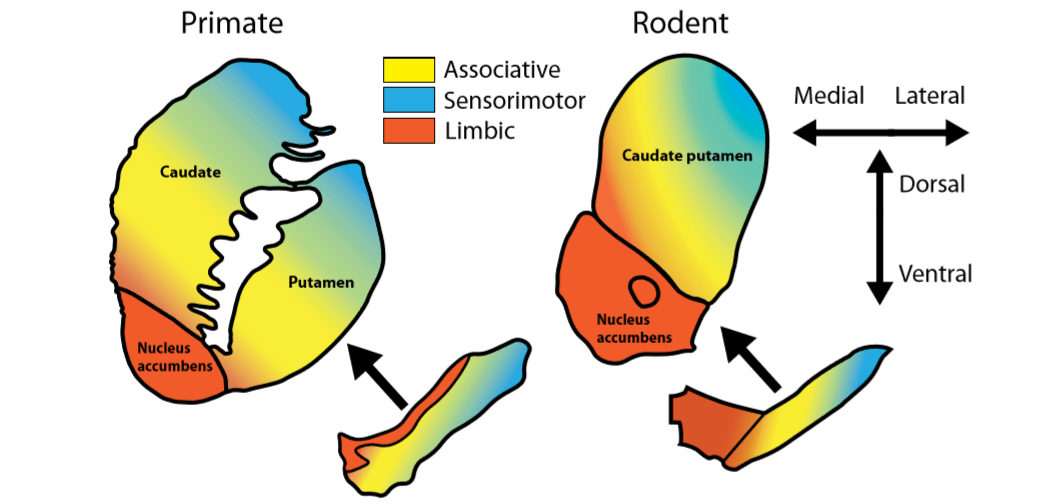
По мере увеличения разрешения изображений, получаемых при ПЭТ, также была выявлена еще одна особенность: изменения дофаминовой системы наиболее выражены в ассоциативном стриатуме, а не в лимбическом, как считалось раньше.
Наличие позитивной симптоматики часто связывают с увлечением объема синтеза и высвобождения дофамина. Проводимые клинические исследования продемонстрировали наличие аномалий дофаминовой системы ещё до развития психоза. Например, у лиц с крайне высоким риском развития психоза были выявлены такие же аномалии, что и при шизофрении. Кроме того, степень увеличения синтеза дофамина напрямую коррелирует с вероятностью развития психоза. Таким образом, дофаминовые аномалии не могут являться следствием психозов или приема антипсихотиков.
Было предложено несколько гипотез, которые могут объяснить такие изменения функции дофаминовой системы:
- нарушение контролирующих влияний гиппокампа на дофаминовые пути;
- нарушения корковых влияний на дофаминовые системы;
- структурные изменения самих дофаминовых нейронов;
- влияния других нейромедиаторных систем.
- визуальные галлюцинации – поражения затылочной доли, стриатума или таламуса;
- слуховые галлюцинации – поражения височной доли, гиппокампа, амигдалы или таламуса;
- утрата критики к собственному состоянию (которая может проявляться формированием бредовых убеждений) – нарушения в корково-стриарных путях.
- нарушения функции ассоциативного стриатума могут спрогнозировать снижение чувствительности к обесцениванию награды и нарушение реверсивного обучения;
- нарушения функции ПФК прогнозирует снижение чувствительности к обесцениванию награды, но не затрагивает способность к реверсивному обучению;
- дисфункция же ОФК наоборот связана с сохраненной чувствительностью к обесцениванию наград, но снижает способность к реверсивному обучению.
- Симптомы аутизма. Душевнобольной полностью погружается в свой внутренний мир, не реагируя на окружающую его жизнь, переставая взаимодействовать с окружающими. Разница между его обычной активностью и наступившим безразличием становится очевидна.
- Неадекватные реакции аффективного характера. Нормальному человеку свойственно смеяться и радоваться при веселых и счастливых событиях, а при горе и неудачах – грустить. Шизофреник вполне может реагировать смехом на угрожающие события, искренне радоваться при виде смерти и т.п.
- Разрушенная ассоциативная логика (алогия). Обычно выражается в том, что у человека пропадает логическое мышление. Именно в связи с этим ответы больных шизофренией в диалоге обычно односложны – они не думают о предмете разговора, логически не развивая его в мыслях, как это делает обычный здоровый человек.
- Одновременное переживание противоположных чувств и эмоций. В буквальном смысле такие люди могут любить и ненавидеть одновременно – окружающих, события, явления. Воля больного может оказаться парализованной, так как он не способен принять конкретное решение, бесконечно колеблясь между противоположными по сути возможностями.
- галлюцинации (зрительные, слуховые, обонятельные);
- бред;
- мания преследования;
- депрессивная отрешенность, резкие колебания настроения, бурные проявления эмоций (аффекты);
- полный отрыв от реальности вплоть до деперсонализации (человек представляет себя животным, предметом в т.д.);
- чрезмерная двигательная активность либо ступор;
- нарушение мышления, утрата способности связно мыслить;
- непонимание ненормальности своего состояния, полное погружение в иллюзорную псевдореальность;
- аутизм (уход в свой мир, прекращение контактов с окружающей действительностью).
- Генетическая предрасположенность.
- Пренатальные факторы. Например, инфекции у матери при беременности повышают риск возникновения психических расстройств у ребенка.
- Социальные факторы. Дискриминация, моральные травмы, полученные ребенком в семье, социальное одиночество, а также другие психотравмирующие ситуации.
- Наркотики и злоупотребление алкоголем. Очевидна связь разрушения психики у людей, принимавших, к примеру, наркотические синтетические соли, куривших марихуану или спайс, именно с фактом наркомании. Даже легкие психоактивные вещества у некоторых людей способны вызвать дебют шизофрении.
- Нарушения работы мозга, связанные с разными причинами (нейрохимические гипотезы).
- Снятие острой психотической фазы (лечебные меры проводятся вплоть до стойкого исчезновения патологических симптомов – бреда, галлюцинаций, аффективного поведения).
- Стабилизация психического состояния больного.
- Поддерживающая терапия для максимально длительного периода ремиссии без рецидивов.
При проведении исследований предлагается использование следующей парадигмы: важным фактором развития психотической симптоматики при шизофрении является нарушение взаимодействия структур головного мозга – стриатума, префронтальной коры (ПФК) и таламуса. Но при этом не стоит исключать влияние и других структур на данную сеть.
Психоз, как следствие нарушения работы сетей головного мозга
На данный момент у ученых мало информации о механизмах, лежащих в основе развития психоза. Но изучение очаговых повреждений головного мозга позволяет лучше понять работу его систем:
Также было выявлено, что поражение базальных ганглиев или хвостатого ядра может проявляться как галлюцинациями, так и формированием бредовой симптоматики.
При изучении же тематического религиозного бреда у пациента с височной эпилепсией была выявлена гиперактивность ПФК. Дисфункция связи ПФК с ассоциативным стриатумом может быть ключевым фактором для формирования бредовой симптоматики при шизофрении.
Таламус является центральной частью систем, участвующих в патогенезе психоза и шизофрении. Исследования с применением методов нейровизуализации показали значительное уменьшение объема таламуса и хвостатого ядра у пациентов с шизофренией, не получавших медикаментозного лечения. Такие же изменения таламуса были обнаружены у субъектов с крайне высоким риском развития психоза.

Рис 2. Сети, которые вовлечены в развитие психотических симптомов и шизофрении. Главная сеть, вовлеченная в развитие психоза, включает в себя таламус и ПФК (выделено желтым), которые стимулируют ассоциативный стриатум. Повреждения этих структур способствует развитию галлюцинаций и бредовых расстройств. Выраженность психотических симптомов во многих случаях зависит от степени усиления активности ассоциативного стриатума, и, особенно, избыточной стимуляции D2-рецепторов (выделено красным). Остальные регионы лимбической системы, такие как гиппокамп и амигдала (выделено зеленым), могут оказывать воздействие на эту сеть, способствуя изменению чувствительного восприятия и эмоциональной окраски.
Таламус имеет большое количество связей с ассоциативным стриатумом и ПФК, и нарушения в любой из этих структур могут повлиять на работу всей сети целиком. Кроме того, гиппокамп и амигдала также могут опосредованно влиять на эту сеть.
Несмотря на значительное упрощение данной схемы, она указывает на то, что психотические симптомы могут возникать из различных очагов патологии головного мозга или аномальной связности.
Почему антипсихотики работают?
Избыточная стимуляция D2-рецепторов в ассоциативном стриатуме способствует развитию психотической симптоматики. Антипсихотики могут ослаблять возникновение психотических симптомов, нормализуя избыточную стимуляцию и восстанавливая баланс между D1 и D2 рецепторными путями.
Нарушение поступления информации в стриатум через таламус, ПФК или другие регионы может как отдельно спровоцировать дисфункцию ассоциативного стриатума, так и дополнить её. В таком случае для восстановления нормальной функции блокада D2-рецепторов может оказаться недостаточной, что обусловливает резистентность некоторых больных к действию антипсихотиков.
У пациентов, получающих лечение, у которых остается позитивная симптоматика, обнаружено увеличение активности таламуса, стриатума и гиппокампа. У пациентов, положительно реагирующих на прием клозапина, наблюдаются изменения кровотока во фронто-стрио-таламическом пути. Данное наблюдение может указывать на то, что прием клозапина способен устранить дисбаланс в указанных системах.
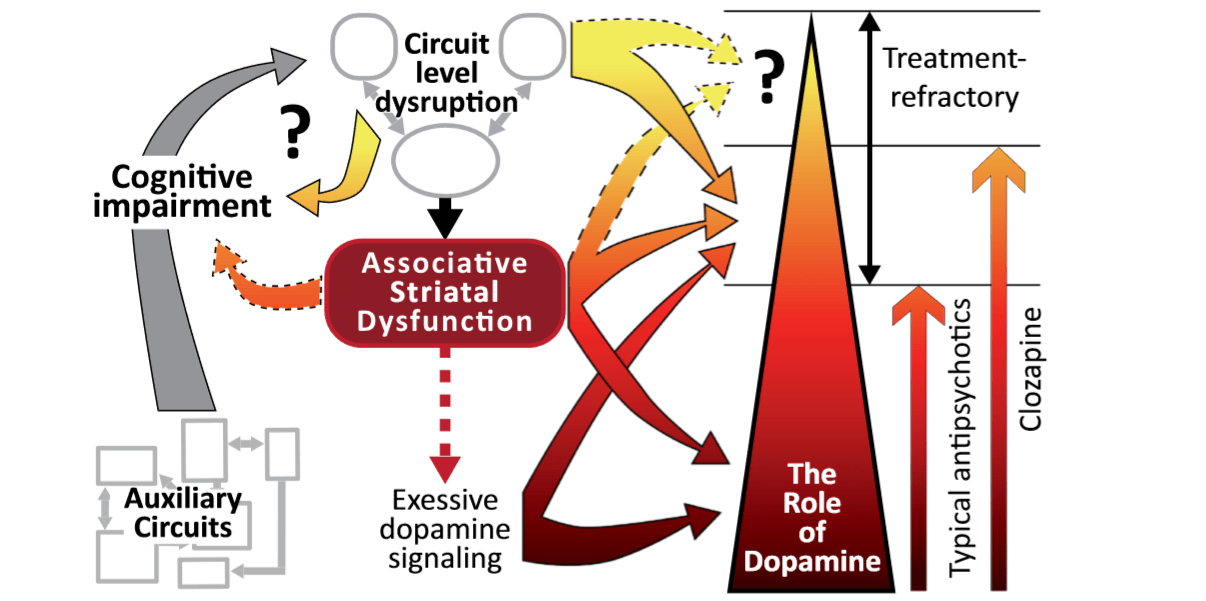
Рис 3. Психоз, как следствие нарушения работы сетей головного мозга
В некоторых случаях психоз может представлять собой сумму обширных нарушений головного мозга, включая дисфункцию различных нейронных сетей (Рис 3). Однако выраженность позитивной симптоматики различается в каждом клиническом случае и определяется преимущественно опросом. Невозможность провести опрос у животных приводит к тому, что наилучшим способом изучить позитивную симптоматику на животных моделях является использование тестов, чувствительных к воздействию на механизмы, которые лежат в основе развития психоза. Учитывая действие антипсихотических препаратов, областью, представляющей наибольший интерес, является ассоциативный стриатум.
Моделирование психоза: использование животных моделей
Использование животных моделей шизофрении может помочь определить механизмы её развития. Для этого происходит изучение дофаминовых систем животных путем воздействия на те факторы, которые теоретически способствуют развитию шизофрении. Наиболее часто используются такие поведенческие методы оценки позитивной симптоматики, как амфетамин-индуцированная локомоция и оценка дефицита преимпульсного ингибирования. Такие тесты относительно просты в исполнении, но в свете текущих знаний о патогенезе шизофрении предполагается, что они изжили свою полезность.
Амфетамин-индуцированная локомоция
Так как амфетамин способствует высвобождению дофамина в стриатуме, усиление двигательной активности после его приема (или других стимуляторов) считается наиболее простым тестом для отражения роли избыточной дофаминовой стимуляции в развитии психотических симптомов.
Считается, что амфетамин-индуцированная локомоция в значительной мере обусловлена высвобождением дофамина в лимбическом стриатуме. Локальное введение амфетамина или дофамина в прилежащее ядро у грызунов провоцирует усиление локомоции, а блокирование D-рецепторов прилежащего ядра приводит к ее ослаблению. Также специфическая активация (хематогеным способом) лимбических дофаминовых путей способствовала усилению локомоции, в то время как активация ассоциативных дофаминовых путей – нет.
Однако было выявлено несоответствие между поведенческим проявлениям у животных и результатами клинических исследований у людей: усиление локомоции у животных было вызвано высвобождением «лимбического» дофамина, а у людей обнаружена гиперактивность ассоциативного стриатума. Кроме того, такая активность оказалась более специфичной для биполярного-аффективного расстройства, чем для шизофрении.
Данное несоответствие показывает необходимость смены парадигмы для исследования позитивной симптоматики при шизофрении.
Дефицит преимпульсного ингибирования
Преимпульсное ингибирование - снижение моторной реакции организма на сильный резкий стимул, обычно звуковой, при наличии слабого предварительного стимула. Преимпульсное ингибирование является индикатором сенсомоторной фильтрации, отражающим способность центральной нервной системы фильтровать сенсорную информацию.
В силу того, что имеется возможность оценить дефицит преимпульсного ингибирования как у людей, так и у грызунов, он является наиболее изученным явлением при шизофрении. Он отражает нарушение возможности исключать стимулы меньшей значимости (неуместные) из обработки, но при этом не является специфичным симптомом шизофрении. Было выяснено, что в процессах преимпульсного ингибирования участвует как лимбический, так и ассоциативный стриатум. Таким образом, дефицит преимпульсного ингибирования не имеет специфики по отношению к избыточной дофаминовой стимуляции, которая наблюдается при шизофрении.
Возможно ли объективно оценить позитивную симптоматику у грызунов?
В свете недавних исследований с использованием ПЭТ появилась необходимость для пересмотра значимости моделей животных для оценки позитивной симптоматики при шизофрении.
Для улучшения эффективности лечения позитивных и негативных симптомов при шизофрении необходимо использовать более надежные поведенческие тесты. Важно, чтобы данные тесты можно было выполнять как у людей, так и грызунов.
Также нужно понимать, что ни один из данных тестов отдельно не может оценить позитивную симптоматику, но в комбинации они способны изолированно изучить функцию ассоциативного стриатума.
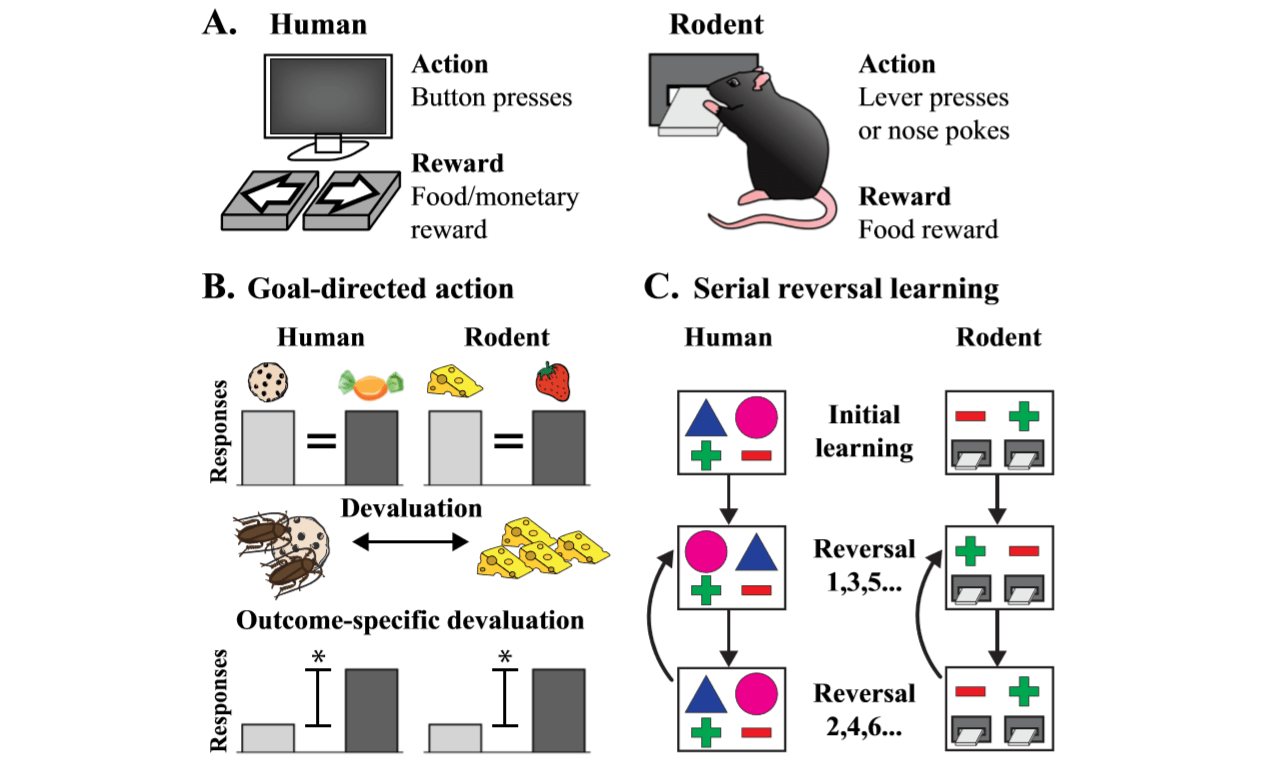
Рис 4. Сравнение когнитивных тестов для людей и для грызунов. И люди, и грызуны способны решать когнитивные задачи, требующие выполнения определенных действий для получения наград (а). Важное отличие в тестировании заключается в том, что люди получают денежные вознаграждения в то время как грызунам дается награда в виде еды; и грызунам требуется лучшая начальная подготовка для выполнения действия (нажатие на рычаг или тыкание носом). Для проведения тестирования целенаправленной деятельности (b) люди и грызуны обучаются ассоциациям двух действий с двумя отдельными наградами. Одна из наград затем обесценивается: демонстрацией видео с тараканами на одной из наград (для людей) и кормление до полного насыщения (для грызунов). Серийное реверсивное обучение (c) требует от субъекта способности различать два варианта действий, один из которых будет связан с наградой. Как только определенные критерии выбора будут выполняться, они меняются на противоположные. То действие, что раньше не приносило награду, будет вознаграждаться, а другое действие, наоборот, не будет вознаграждаться. Такое переключение повторяется до завершения теста.
Оценка целенаправленности действий: чувствительность к обесцениванию награды
Изучение целенаправленного поведения важно для понимания того, как происходит формирование связи между совершенными действиями и результатами этих действий. Кроме того, установлено, что функция ассоциативного стриатума задействована в реализации целенаправленного поведения. Оценить ее можно как у людей, так и у грызунов, используя идентичные тесты (рис 4b).
Обесценивание награды – эффективный способ оценить правильность формирования поведенческих связей типа «действие-результат». После формирования нескольких пар ассоциаций определенного действия с полученной наградой происходит обесценивание одной из наград. Здоровые люди довольно быстро выявляют ухудшение награды, и отдают предпочтение другому варианту действия. Это демонстрирует способность адаптировать свою деятельность, основываясь на полученной информацию.
Чувствительность к обесцениванию награды, зависит от функции ПФК и ассоциативного стриатума. (рис. 5a). Что важно, отсутствие чувствительности к обесцениванию награды, наблюдаемая у людей с шизофренией, представляла скорее неспособность использования полученной информации, чем нарушение механизмов вознаграждения.

Рис 5. Структуры головного мозга, задействованные в поведенческих тестах.
Оценка поведенческой гибкости: серийное реверсивное обучение
При проведении тестов с обесцениванием наград имеется недостаток: невозможно разграничить функциональный дефицит ПФК и функциональный дефицит ассоциативного стриатума. Это значит, что необходимо дополнить данный тест другим, который позволит выявить дисфункцию именно ассоциативного стриатума.
Базальные ганглии также задействованы в процессах принятия решений и, что важно, в реверсивном обучении – способности адаптировать свои решения при возникновении случайно изменяемых результатов. Обширные исследования у людей, приматов и у грызунов показали зависимость реверсивного обучения от функции орбитофронтальной коры и ассоциативного стриатума (рис 5b).
Подход к изучению позитивной симптоматики на животных моделях на уровне нейросетей.
Текущие успехи поведенческой нейронауки позволили определить структуры и системы головного мозга, участвующие в формировании сложного поведения. Используя такие техники, как оптогенетика или хемогенетика, стало возможным изучение конкретно интересующихзон головного мозга, например, ассоциативного стриатума.
Таким образом, было выявлено, что:
Однако, как и психоз, данные нарушения могут возникать не только при шизофрении, но и при многих других психических расстройствах. В таком случае необходимо также проводить тесты, оценивающие когнитивные и другие функции. Это позволит создавать более эффективные животные модели, исследование которых позволит более подробно изучить этиологию шизофрении.
Заключение
Клозапин, разработанный в 1960-е, в настоящее время остается наиболее эффективным антипсихотическим препаратом, однако его использование ограничено побочными эффектами. Подобный застой в разработке препаратов для лечения больных с шизофренией подчеркивает главную слабость текущих исследований – недостаток эффективного сотрудничества между учеными и клиницистами.
Клинические исследования необходимы для разъяснения всех особенностей формирования и развития психоза и непосредственно шизофрении. Полученные результаты помогут в создании животных моделей, которые будут основаны на более актуальных данных, чем сейчас.
Использование таких моделей позволит разработать более совершенные и объективные методы оценки поведенческих особенностей, возникающих при шизофрении. Также на животных моделях возможно проведение инвазивных манипуляций, которые помогут подробнее изучить нейробиологические процессы, лежащие в основе развития психоза при шизофрении.
Материал подготовлен в рамках проекта ProШизофрению - специализированного раздела официального сайта Российского Общества Психиатров, посвященного шизофрении, современным подходам к её диагностике и лечению.
Как отличить шизофрению от психоза?
 Расхождения во мнениях и связанные с этим трудности у экспертов возникают, когда необходимо распознать продромальный период болезни, а также ее подострое начало. Особенно, отличие псхоза от шизофрении бывает затруднительным в случае вялотекущего процесса, при глубоких ремиссиях, а также в тех случаях, когда имеет место сочетание шизофрении с алкоголизмом. Отличить психоз от шизофрении затруднительно, если пациент перенес психическую травму, когда клиническая картина имеет психогенные включения. Кроме того, порой бывает не просто провести границу между начальными симптомами шизофрении и психопатиями и невротическими состояниями.
Расхождения во мнениях и связанные с этим трудности у экспертов возникают, когда необходимо распознать продромальный период болезни, а также ее подострое начало. Особенно, отличие псхоза от шизофрении бывает затруднительным в случае вялотекущего процесса, при глубоких ремиссиях, а также в тех случаях, когда имеет место сочетание шизофрении с алкоголизмом. Отличить психоз от шизофрении затруднительно, если пациент перенес психическую травму, когда клиническая картина имеет психогенные включения. Кроме того, порой бывает не просто провести границу между начальными симптомами шизофрении и психопатиями и невротическими состояниями.
Чтобы детально разобраться в ситуации, необходимо детально изучить клиническую картину, выявить, в чем заключены характерные особенности пациента. В том числе, требуется обратить внимание на внешние события, которые предшествовали заболеванию. Все эти меры способствуют правильной диагностике. Если имеет место невротическое состояние, то самыми заметными в данном случае считаются признаки слабости, астении, раздражительности. Как известно, у больных психозами эмоции более яркие, живые, на них всегда влияют обстоятельства. Что касается шизофрении, то уже в начальный период имеется возможность отметить особую неадекватность в плане эмоций. У больного возникают расстройства мышления, они выражены в виде некой остановки мыслей, своеобразных наплывов, в некоторых случаях имеются проявления аутизма на начальной стадии.
Медики считают, что эмоциональная реакция страдающих шизофренией пациентов чрезмерно ригидна, и вызвавшая их реальная ситуация начинает без причины преобладать в сознании пациента, к тому же у больного возникает болезненное толкование ситуации. В некоторых случаях, выявить отличие между шизофренией и психозом становится возможным благодаря характеру действия, являющегося общественно опасным. На данное стадии заболевания подобное состояние может являться чуждым, оно происходит неожиданно для самого пациента.
 Дифференциальная диагностика
Дифференциальная диагностика
Дифференциальная диагностика психопатии и шизофрении имеет свои особенности, например, важно изменение личностных характеристик, возникновение безразличия, апатии, расстройств мышления. Согласно катамнистическим наблюдениям, при несвоевременном распознании шизофрении, которая изначально была диагностирована, как психоз, имеет место медленное развитие психических изменений, типичных для шизофрении. В Израиле отличие шизофрении от психоза проводят опытные специалисты, они знакомы с трудностями диагностики, которые возникают в случае ремиссии, сопровождаюшейся психопатоподобным поведением пациентов.
В подобных случаях истинную природу психических изменений можно обнаружить лишь при тщательном исследовании, когда проводится углубленное изучение динамики данного состояния психики. Кроме того, для проведения диагностики вместе с данными о заболевании имеют значение ряд признаков. Например, рудименты бредовых идей, вычурные позы, кататоно-гебефренические микросимптомы, элементы так называемого кривого мышления, легкая дурашливость, и прочее. Могут возникнуть значительные трудности, если необходимо отграничить шизофрению, сопровождающуюся систематизированным бредом,т от такого состояния, как паранойяльное развитие психопатических личностей.
По мнению медиков, стадия развития клинических симптомов отличается меньшим количеством затруднений, связанных с дифференциальной диагностикой. В подобных ситуациях шизофрению необходимо отличить от возможных симптоматических психозов, которые имеют шизофреноподобную симптоматику. В частности, имеются в виду травматические психозы, ревматические психозы, сифилис мозга, и прочее. Также необходимо отличать шизофрению от пресенильного и циркулярного психоза. Известно, что если симптоматический психоз обусловлен органическим поражением, то дают о себе знать такие нарушения, как сниженный интеллект, ухудшения памяти, истощаемость, и другие признаки.
 Особенности отличия психоза от шизофрении
Особенности отличия психоза от шизофрении
Очень важно отличать шизофрению от такого заболевания психики, как реактивные психозы. Именно с ними специалистам приходится иметь дело, если речь идет о судебно-психиатрической практике. Кроме того, нередко происходит так, что природа болезненного состояния может быть определена только в том случае, если принимается во внимание динамика психических расстройств. Часто при наличии психотравмируюшей ситуации может быть видоизменена клиническая картина шизофрении. Что касается психогенных факторов, то они отличаются разнообразностью, отличие психоза от шизофрении в Израиле всегда проводится с учетом симптоматики и формы процесса.
Нередко у пациентов наблюдаются бредовые и галлюцинаторные переживания, которые являются ситуационно окрашенными. В частности, это касается пациентов, имеющих психоз параноидного варианта. При этом клиническая картина представлена депрессивным аффектом, который может производить впечатление, что человек реагирует адекватно ситуации. Поэтому возникает маскирующий эффект, из-за которого затрудняется отличие психоза от такого сложного заболевания, как шизофрения. При этом, благодаря монотонности, сочетающейся с проявлениями ипохондрии, можно сделать выводы о процессуальной природе болезни.
Психическая травма оказывает существенное влияние на находящихся в состоянии ремиссии пациентов с диагнозом шизофрения. В частности, могут возникнуть более очерченные состояния, обострения. Как считают некоторые експерты, шизофрения чаще становится причиной помутнения рассудка, и нередко подобное состояние заканчивается раздвоением личности. Что касается психоза, то это состояние можно назвать агрессивным поведением человека, которое может быть спровоцировано определенной ситуацией.
www.psyportal.net
Что такое шизофренический психоз и его отличие от шизофрении
Шизофренический психоз – острое расстройство психики, сочетающее симптомы шизофрении и психоза. В клинической картине данного состояния аффективное поведение и маниакальность психопатии тесно переплетаются с характерными шизоидными признаками, характерными для данного заболевания.
Помрачения психики по шизоидному типу
Как отличить шизофрению от схожих психических патологий? Особенностью шизофренического нарушения мышления является тот факт, что оно происходит на фоне сохранения интеллектуальных способностей человека. Такое разрушение мировосприятия может развиться как медленно, так и быстро, обычно сопровождаясь нарастающим упадком энергии, симптомами аутизма.

Термин «шизофрения» произошел от древнегреческих слов с корнями «шизо» (пер. - «раскалывать, расщеплять») и «френ» («душа, мысль, ум, мышление»). Таким образом, название болезни можно приблизительно перевести как «расколотое, расщепленное сознание, мышление».
Шизофрению относят к группе эндогенных психических заболеваний, причины развития которых кроются внутри организма человека, а не связаны с какими-либо внешними воздействиями на него.
Природа шизоидных расстройств делает их кардинально непохожими на другие психические заболевания. Шизофреник не станет умственно отсталым. Его уровень интеллекта сохранится, хотя необратимые изменения патологического характера в психике, конечно, наступают. Иногда пусковым фактором развития «особого» мышления и мировосприятия у шизофреника, как и в ряде других психопатий, также будут стрессы, наследственность, соматические заболевания.
Существует мнение, что причины шизоидного расстройства личности и гениальности по сути своей одинаковы. Известно большое количество очень одаренных и талантливых людей с характерными симптомами шизофренического характера (даже если установленного диагноза при жизни они не получили).

Произведения М.Булгакова, Ф.Кафки, Ги де Мопассана, Ф.Достоевского, Н.Гоголя и сегодня читают миллионы людей по всему миру. Полотна гениальных художников Винсента Ван Гога и М.Врубеля стоят огромных денег. Философские труды Ницше и Жан Жака Руссо оказали существенное влияние на развитие мысли человечества в целом. Но все эти люди, так или иначе, обладали признаками психических отклонений. Шизоидный тип личности был и у знаменитых ученых А.Энштейна и И.Ньютона.
Очевидно, что при этой патологии и память, и интеллект личности сохраняются. Индивид продолжает нормально слышать, видеть, обонять и осязать, мозг воспринимает всю поступающую информацию о мире. Но вот обработка всех этих данных дает сбой. В итоге картина мира, составленная в сознании больного, кардинально отличается от восприятия обычных здоровых людей.
Шизофренический психоз – это острая стадия проявления шизофрении. Довольно часто постепенные изменения психики человека практически незаметны окружающим до тех пор, пока данные нарушения не приобретут характер психоза. Клиническая картина данной фазы довольно яркая, и часто ее симптомы становятся поводом для постановки диагноза «шизофрения».
Симптомы шизоидного помрачения рассудка
На начальной стадии развития заболевания человек постепенно становится все более рассеянным, зачастую перестает выполнять обычные бытовые ритуалы, так как не видит в них смысла. Например, перестает мыть голову или чистить зубы – все равно все это неизбежно запачкается снова. Речь его становится односложной и замедленной. Эмоции и чувства как бы затухают, больной почти не смотрит людям в глаза, его лицо ничего не выражает, он теряет способность получать удовольствие от жизни.
Конечно, вся совокупность симптомов заболевания намного шире, а конкретные его разновидности отличаются друг от друга рядом специфических признаков. Поэтому врачу-психиатру важно собрать полный анамнез для постановки правильного диагноза.
Различия шизофрении и прочих психических расстройств
Необходимо понимать, в чем отличие схожих по симптомам заболеваний от шизофрении. Диагноз «шизофрения» предполагает свои особенности и ставится психиатрией не сразу, необходимо наблюдение пациента в течение определенного периода болезни, включающего периодические обострения.
Главное отличие психогении – это агрессивное поведение больного, которое спровоцировано определенной ситуацией. Современная медицина различает большое количество видов психогении, типизируя их как по причинам возникновения, так и по характерной симптоматике – реактивные, сенильные, острые, бредовые психозы и т.д. и т.п.
Хотя изучение спектра психозов демонстрирует, что клиническая картина разных типов всегда будет иметь часть схожих черт. Резкие перепады настроения, скачок от мании величия до самоуничижения, от эйфорического полета до глубокой депрессии встречаются и при психогении, и при шизофрении.
Психозы без всей симптоматики шизофрении, но, тем не менее, схожие с ней – шизофреноподобные - могут спровоцировать, например, алкоголь, наркотики, возрастные нарушения работы головного мозга, инфекционные заболевания. Известны случаи, когда шизофреноподобный по всем признакам психоз развивался как следствие эпилепсии и гипертонической болезни.
Страдающий разрушением психики по шизоидному типу может также попасть в стрессовую ситуацию (именно серьезные переживания - причина большого количества психогенных разрушений сознания человека), что расширит симптоматику клинической картины.
В любом случае, чтобы точно установить истинную природу психического расстройства, специалистам психиатрии нужно тщательно отследить динамику развития патологии.

Симптомы острой фазы
Сильный шизофренический приступ проявляется как психоз. Для данного заболевания характерна смена острых фаз и периодов ремиссии, где каждый следующий вызванный всплеском болезни приступ будет тяжелее предыдущего. Выраженность симптомов также усиливается, а периоды ремиссии со временем могут сокращаться.
Шизофренический психоз чаще всего проявляется у пациента остро, с рядом характерных признаков и симптомов, среди которых:
Это, конечно, лишь некоторые черты, по которым узнается шизофренический психоз. О том, как прогрессируют симптомы при шизофрении, доводя больного до острой стадии заболевания, можно узнать из следующего видео:
Причины возникновения
Много вопросов у медицины до сих пор вызывают и причины возникновения, и механизм, который превращает шизофренический приступ в психоз. Наука периодически сталкивается с новыми фактами и гипотезами об этиологии шизоидного психического расстройства. В настоящее время в список основных причин развития заболевания входят:
Психиатрия продолжает признавать, что причины, которые вызывают острую форму болезни – шизофренический психоз, в настоящее время изучены недостаточно и нуждаются в дальнейшем научном исследовании.

Лечение шизофренического психоза
Сама по себе шизофрения успешно лечится амбулаторно – больному необходимо регулярно принимать лекарства и периодически являться на прием к лечащему врачу-психиатру. А вот шизофренический психоз требует обязательной госпитализации, так как острая стадия болезни требует стационарного наблюдения и лечения.
В случаях, когда провокатором приступа являются наркотики или алкоголь, перед началом обследования необходимо провести обязательную детоксикацию организма пациента.
Основная терапия психоза будет делиться на три этапа:
Абсолютно недопустимо пытаться справиться с психопатией самолечением. Близким людям важно четко осознавать, что душевнобольной не может сам принять решение обратиться к врачам. Более того – он представляет опасность и для себя, и для окружающих.
Вопреки распространенному мнению, шизофрения – не приговор. Опытные психиатры с большим стажем работы откровенно признаются, что в человеческом обществе множество людей с таким диагнозом не заперты в палатах психиатрических клиник, а нормально живут, успешно трудятся и ведут вполне обычный образ жизни.
Чтобы симптомы болезни не беспокоили пациента длительное время, ему необходимо строго соблюдать рекомендации врача, вовремя проходить обследования и ложиться в стационар, если того требуют обстоятельства. Зачастую для этого требуется поддержка родственников, поскольку сам больной не всегда осознает, что он болен и ему нужна помощь.
Если же все эти условия соблюдаются, то риск развития шизофренического психоза сводится практически к нулю, а больной может долгое время оставаться в состоянии ремиссии, не страдая от обострений и симптомов своего заболевания.
ШИЗОФРЕНИЯ И БРЕДОВЫЕ ПСИХОЗЫ
Определение, основные критерии диагностики
Шизофрения - хроническое психическое эндогенное прогредиентное заболевание, возникающее, как правило, в молодом возрасте. Продуктивная симптоматика при шизофрении весьма разнообразна, однако общим свойством всех симптомов является внутренняя противоречивость, нарушение единства психических процессов (схизис). Негативная симптоматика выражается в отчетливом нарушении мышления и прогрессирующих изменениях личности с нарастанием замкнутости, потерей интересов и побуждений, эмоциональным оскудением. В исходе заболевания при неблагоприятном течении формируется глубокий апатико-абулический дефект («шизофреническое слабоумие»).
Шизофрения является довольно распространенным заболеванием - в большинстве стран число больных составляет около 1 % населения. Каждый год выявляют от 0,5 до 1,5 новых случаев на 1000 населения, наибольшие показатели заболеваемости приходятся на возраст от 20 до 29 лет.
Женщины и мужчины заболевают примерно с одинаковой частотой, однако ранние злокачественные варианты болезни наблюдаются преимущественно у мужчин , а острые аффективно-бредовые приступы - у женщин.
Больные шизофренией составляют около 60 % пациентов российских стационаров и около 20 % лиц, состоящих под наблюдением в ПНД.
Причины и механизмы развития данного заболевания точно не выяснены. Однако показано, что наиболее важную роль играют наследственные факторы (удельный вес наследственности среди всех детерминирующих факторов составляет около 74 %), хотя значение средовых (семейных, социальных) факторов тоже немаловажно. Роль острых психотравмирующих ситуаций обычно считается несущественной.
Разнообразие клинических проявлений шизофрении привело к тому, что до конца XIX в. пациентов с данным заболеванием включали в самые разные диагностические группы. Идея о единой природе всех этих расстройств принадлежит немецкому психиатру Э. Крепелину , который назвал это заболевание «раннее слабоумие» (dementia praecox). Изучив истории болезни многих пациентов, он заметил, что все они нормально развивались в детстве, однако в подростковом или юношеском возрасте возникали самые различные расстройства (бред, галлюцинации, эмоциональные и двигательные нарушения), которые быстро прогрессировали и приводили к утрате многих социальных навыков (слабоумию). В целом идеи Крепелина были высоко оценены в большинстве стран, однако многие исследователи обращали внимание на то, что не все варианты болезни протекают злокачественно, и название «раннее слабоумие» поэтому неудачно.
Больной состоит в браке и имеет хорошую квалификацию
Активное сотрудничество с врачом, самостоятельный прием поддерживающих лекарственных средств.
Течение и прогноз
Течение шизофрении обычно определяется как хроническое, прогредиентное . Однако встречаются как злокачественные варианты болезни, начинающиеся в раннем возрасте и в течение 2-3 лет приводящие к стойкой инвалидизации, так и относительно благоприятные формы с длительными периодами ремиссий и мягкими изменениями личности. Примерно 30 % больных сохраняют трудоспособность и высокий социальный статус в течение всей жизни. Считается, что поддерживающее лечение нейролептиками повышает вероятность благоприятного исхода. Для сохранения социального статуса пациента большое значение имеют поддержка со стороны семьи и правильно выбранная профессия.
Непрерывный тип течения характеризуется отсутствием ремиссий . Несмотря на изменения в состоянии больного, психотическая симптоматика никогда не исчезает полностью . Наиболее злокачественные формы сопровождаются ранним началом и быстрым формированием апатико-абулического синдрома (гебефреническая, кататоническая, простая). При позднем начале заболевания и преобладании бреда (параноидная шизофрения) прогноз более благоприятен, больные дольше удерживаются в социуме, хотя полной редукции симптоматики достичь также не удается. Больные с наиболее мягкими формами шизофрении (сенестопатически-ипохондрическая форма) могут длительное время оставаться трудоспособными.
Приступообразно-прогредиентный (шубообразный) тип течения отличается наличием ремиссий . Бредовая симптоматика возникает остро , манифестации бреда предшествуют упорная бессонница , тревога, страх сойти с ума.
Бред в большинстве случаев несистематизированный, чувственный, сопровождается выраженной растерянностью, тревогой, возбуждением, иногда в сочетании с манией или депрессией . Среди фабул бреда преобладают идеи отношения, особого значения, нередко возникает бред инсценировки .
Острый приступ шизофрении продолжается несколько месяцев (до 6-8 мес) и завершается исчезновением бредовой симптоматики, иногда появлением критики к перенесенному психозу. Однако от приступа к приступу происходит ступенчатое нарастание дефекта личности, приводящее к инвалидизации. На заключительных этапах заболевания качество ремиссий прогрессивно ухудшается и течение приближается к непрерывному.
Периодический (рекуррентный) тип течения - наиболее благоприятный вариант течения заболевания, при котором могут наблюдаться длительные светлые промежутки без продуктивной симптоматики и минимальными изменениями личности (интермиссии ).
Приступы возникают наиболее остро, ярко выражены аффективные расстройства (мания или депрессия), на высоте приступа может наблюдаться помрачение сознания (онейроидная кататония).
Дефект личности даже при длительном течении не достигает степени эмоциональной тупости. У некоторых больных наблюдается только 1 или 2 приступа в течение всей жизни. Преобладание аффективных расстройств и отсутствие грубого личностного дефекта делают этот вариант заболевания наименее схожим с типичными формами шизофрении.
В МКБ-10 предлагается относить острые кратковременные психозы (длительностью менее 1 мес) не к шизофрении, а к острым транзиторным или шизоаффективным психозам.
Диагноз вялотекущей (малопрогредиентной) шизофрении довольно часто используется российскими психиатрами. С точки зрения медицинской теории он кажется вполне логичным, поскольку практически все известные психические и соматические заболевания имеют как тяжелые, так и более мягкие варианты. На возможность мягких (латентных) форм шизофрении указывал также Е. Блейлер. К сожалению, в 70-80-х годах XX в. этот термин стал предметом политической дискуссии. Кроме того, в последнее время психиатры стремятся избегать диагнозов, которые воспринимаются в обществе со страхом и могут стать причиной стигматизации (см. раздел 3.7). В МКБ-10 мягкие неврозоподобные и психопатоподобные варианты заболевания отнесены к шизотипическим расстройствам .
Другие бредовые психозы
Бред не является расстройством, специфичным для шизофрении, он может наблюдаться при большинстве психических заболеваний.
Реактивный параноид - бредовой психоз, вызванный тяжелой психотравмой (например, судебным разбирательством, призывом в действующую армию, выездом в незнакомую страну). Психоз тесно связан с психотравмирующей ситуацией, бывает довольно кратковременным, не оставляет после себя каких-либо изменений личности, не повторяется в течение жизни.
Инволюционный параноид - психоз инволюционного возраста (возникает после 45-50 лет), проявляющийся бредом бытовых отношений («бред малого размаха»). Данное расстройство отличается стабильностью , обычно не прогрессирует , но и плохо поддается лечению нейролептиками . Больные утверждают, что окружающие причиняют им материальный вред (портят и крадут вещи), досаждают им шумом и неприятными запахами, стараются избавиться от них, приближая их смерть.
Бред лишен мистичности , таинственности, конкретен . Вместе с бредовыми переживаниями могут наблюдаться отдельные иллюзии и галлюцинации (больные чувствуют запах «газа», слышат в посторонних разговорах оскорбления в свой адрес, ощущают в теле признаки нездоровья, вызванного преследованием ). Даже при длительном существовании бреда не наблюдается выраженной апатии и абулии , больные довольно деятельны, иногда возникают тревога и подавленность .
До болезни пациенты нередко отличаются узостью интересов, добросовестностью, бережливостью, имеют относительно скромные запросы . Они любят во всем самостоятельность и поэтому в старости часто одиноки. Глухота и слепота также предрасполагают к заболеванию. Чаще болеют женщины .
Паранойя - хронический бредовой психоз , при котором бред - ведущее и по сути единственное проявление заболевания.
В отличие от шизофрении бред стоек , не подвержен какой-либо выраженной динамике, он всегда систематизирован и монотематичен (паранойяльный синдром ).
Преобладают фабулы преследования, ревности, ипохондрические идеи , нередко кверулянтские тенденции («бред жалобщиков»).
Галлюцинации нехарактерны .
Отсутствуют выраженные изменения личности и эмоционально-волевое оскудение.
Начинается заболевание в молодом и зрелом возрасте .
Стойкость бреда определяет малую эффективность существующих методов терапии . Лекарственная терапия назначается с целью уменьшить напряженность больных, особенно она необходима при наличии агрессивных тенденций, при угрозе совершения преступлений. Большинство больных длительное время сохраняют свой социальный статус и трудоспособность.
Лечение и уход
Основным методом лечения шизофрении в настоящее время является применение антипсихотических средств (нейролептиков). Широкий спектр препаратов нацелен на самые разные проявления болезни: на купирование психомоторного возбуждения и растерянности (аминазин, тизерцин, клопиксол, хлорпротиксен, топрал), на редукцию бреда и кататонических расстройств (галоперидол, триседил, трифтазин, этаперазин, мажептил). Считается, что основное действие нейролептиков направлено на подавление продуктивной симптоматики, однако в последние годы предложено несколько атипичных нейролептиков , которые позволяют сдерживать нарастание негативных симптомов, а возможно, и смягчают проявления аутизма и пассивности (азалептин-лепонекс, рисполепт, зипрекса, флюанксол). Постоянный прием этих средств позволяет дольше сохранять высокий социальный статус больных. Для длительной поддерживающей терапии также используют депо-препараты (модитен-депо, галоперидол-деканоат). Идеальной считается монотерапия, однако опыт показывает, что при хроническом течении болезни часто приходится назначать несколько нейролептиков одновременно.
Методы шоковой терапии (ЭСТ, инсулинокоматозная терапия) в последние годы применяются довольно редко, поскольку они не имеют явных преимуществ перед лекарственным лечением. В основном их назначают больным с острыми приступами заболевания и яркой аффективной симптоматикой . ЭСТ считается эффективным методом лечения фебрильной шизофрении. При этом атипичном варианте болезни также хороший эффект дают гемосорбция, плазмаферез и лазеротерапия.
Успех лечения во многом зависит от правильного ухода за больными. Задачи, стоящие перед средним медицинским персоналом, зависят от выраженности расстройств и этапа заболевания.
Основные мероприятия по уходу за больными шизофренией на разных этапах болезни
Острый приступ болезни, начало лечения психотропными средствами:
Надзор, предупреждение социально опасных действий, обеспечение соматического благополучия;
Формирование сотрудничества и взаимопонимания с больным;
Организация регулярного приема лекарств;
Раннее выявление и купирование побочных эффектов и осложнений терапии.
Выход из острого психоза, формирование ремиссии:
Восстановление трудоспособности и социальная реабилитация;
Преодоление беспечного отношения к болезни, обоснование необходимости поддерживающей терапии.
Ремиссия, стабильное состояние:
Строгое соблюдение поддерживающей терапии;
Борьба со стигматизацией и самостигматизацией.
Конечное состояние, стойкий дефект:
Обеспечение необходимой гигиены;
Сразу после поступления больного в стационар следует организовать достаточный надзор для предупреждения агрессивного и суицидального поведения пациента . В последние годы практически не возникает необходимости в применении мер физического стеснения, так как своевременное введение нейролептиков позволяет купировать возбуждение. Больным в состоянии кататонического ступора следует обеспечить кормление , приходится также следить за тем, чтобы больные лежали удобно, требовать от них перемены позы для того, чтобы избежать пролежней. Важно отмечать наличие стула и мочеиспускания у беспомощных больных, регулярно измерять температуру тела, осматривать места инъекций для исключения абсцессов . В первые дни лечения нейролептиками высока вероятность тяжелых неврологических расстройств в виде спазма мышц и гиперкинезов, при их появлении следует немедленно вызвать врача и ввести корректоры (акинетон, димедрол, седуксен). Также высока вероятность коллапса , поэтому приходится помогать больному вставать с постели и провожать его в туалет. На этом этапе часто приходится сталкиваться с отказом больного от приема лекарств. Необходимо обеспечить неукоснительное выполнение сделанных врачом назначений . При полном отказе от сотрудничества назначают инъекции, однако важно постараться убедить больного самостоятельно принимать лекарства. Здесь очень многое зависит от искреннего желания помочь больному, важно проявить сочувствие и внимание к его требованиям, обеспечить минимальный риск побочных явлений, которые могли бы испугать пациента. Даже при формальном согласии на лечение некоторые больные проявляют удивительную изобретательность, чтобы избежать приема нейролептиков. Поэтому следует быть внимательным при выдаче лекарств, следить за действиями больного, возможно, осмотреть полость рта после приема, а затем похвалить пациента за понимание и сотрудничество.
Формирование ремиссии при шизофрении происходит постепенно, исчезновение бреда и галлюцинаций не означает полного восстановления здоровья. Довольно долго пациенты еще испытывают заторможенность, вялость. Нередко после острого приступа болезни отмечаются длительные эпизоды депрессии. Появление критики часто связано с тяжелыми моральными переживаниями по поводу поступков, совершенных в состоянии психоза, и своего будущего. Здесь важно обнадежить пациента , объяснить ему, что в настоящее время существует много эффективных средств лечения психических заболеваний, что регулярный прием лекарств позволяет предупредить повторные приступы, продолжить работу на прежнем месте, иметь полноценную семью, сохранять ясность ума и высокую работоспособность. Важно своевременно начать готовить больного к возвращению в общество . Следует продемонстрировать ему свое доверие, отпуская его на короткий срок домой. Нужно также предложить вернуться к отложенным на время болезни занятиям (просмотреть в учебнике пропущенные темы занятий, ознакомиться с новыми служебными документами, завершить чтение начатой книги). Если больной жалуется на возникшие трудности, ему необходимо объяснить, что он не должен пока стремиться работать в полную силу, поскольку большие дозы лекарств и остаточные явления болезни мешают ему, однако в ближайшем будущем наверняка вернуться прежние способности, поэтому нельзя отчаиваться.
В некоторых случаях выздоровление проявляется необоснованным благодушием и беспечностью. Пациент заявляет, что теперь он полностью справился с болезнью и больше не нуждается в помощи врачей, достаточно впредь «держать себя в руках». Это весьма опасная позиция, поскольку в настоящее время есть только один способ, который действительно уменьшает вероятность приступа - это прием лекарств. Приходится убеждать больного, что продолжение лечения необходимо . Важно донести до него то, что врач готов к сотрудничеству, что в случае возникновения побочных эффектов можно подобрать подходящий препарат, но нельзя полностью отказываться от нейролептиков.
В состоянии стабильной ремиссии пациент должен чувствовать себя полноценным членом общества. Родственники больного должны понимать, что не следует создавать для него каких-то особых условий жизни и ни в коем случае не освобождать его в связи с перенесенным заболеванием от привычных бытовых обязанностей. Иногда даже лучше проявить требовательность и настоять на том, чтобы больной выполнил поручение, от которого он отказывается. Нет необходимости оберегать пациента от неприятных известий, поскольку больные шизофренией не очень эмоциональны и часто могут переносить без ухудшения состояния обстановку, которая кажется некоторым здоровым людям неприемлемой. Единственным медицинским требованием остается регулярный прием поддерживающих доз нейролептиков !!! .
Больные в состоянии стойкого дефекта нуждаются в постороннем уходе. Предоставленные самим себе они не могут обеспечить полноценное питание, не соблюдают личной гигиены, могут стать жертвой мошенников. Больные, не имеющие родственников, должны быть помещены в специальный интернат. Однако и в специальном учреждении важно постараться привлечь больных к какой-либо деятельности. Это нелегко, и простое насилие не решает проблемы. Важно не просто выгнать больного на прогулку, а привлечь его к интересному именно для него занятию. Поэтому в подобных учреждениях необходимо иметь условия для самой разной деятельности (сельхозработы, уборка, игровые помещения, различные мастерские, клуб). Для пациентов, проживающих в собственной квартире, роль реабилитационного центра может исполнять не только ПНД, но и специальный клубный дом.
Дифференциальная диагностика
Шизофрения отличается большим спектром клинических проявлений, и в ряде случаев ее диагностика представляет большие трудности. Основными диагностическими критериями заболевания являются типичные для шизофрении так называемые негативные расстройства или своеобразные изменения личности больного : обеднение и неадекватность эмоциональных проявлений , апатия , аутизм , нарушения стройности мышления (ментизм, шперрунг, резонерство, разорванность). Шизофрении также свойствен определенный набор продуктивных симптомов : чувство вкладывания и отнятия мыслей , эхо мыслей , чувство открытости мыслей , бред воздействия , кататония , гебефрения и пр.
Диф-диагностическую оценку шизофрении приходится проводить главным образом в трех направлениях:
· с органическими заболеваниями (травмы, интоксикации, инфекции, атрофические процессы, опухоли);
· с аффективными психозами (в частности, МДП);
· с функциональными психогенными расстройствами (неврозы, психопатии и реактивные состояния).
Экзогенные психозы начинаются в связи с определенными вредаостями (токсический, инфекционный и другие факторы). Дефект личности, формирующийся при органических заболеваниях , существенно отличается от шизофренического. Своеобразием отличается и продуктивная симптоматика : преобладают экзогенного типа реакции : делирий, галлюциноз, астенический синдром - все данные расстройства не характерны для шизофрении.
При аффективных психозах (например, при МДП) изменения личности не развиваются даже при длительном течении болезни. Психопатологические проявления исчерпываются главным образом аффективными расстройствами.
При диагностике стойких бредовых расстройств , острых и транзиторных психозов следует учитывать, что в отличие от шизофрении данные заболевания не сопровождаются специфическим шизофреническим дефектом личности , течение этих заболеваний не обнаруживает прогредиентности . В их клинической картине, за некоторым исключением, отсутствуют признаки, свойственные шизофрении (схизис, бредовые идеи воздействия, автоматизм, апатия ).
Отчетливая связь всех проявлений с предшествующей психотравмой , быстрое обратное развитие психоза вслед за разрешением психотравмирующей ситуации свидетельствуют в пользу реактивного психоза .
При отграничении шизоаффективных психозов от других расстройств, рассматриваемых в этом блоке, следует ориентироваться на наличие у больных с шизоаффективной патологией психотических приступов , проявляющихся одновременно выраженными эмоциональными расстройствами и галлюцинаторно-бредовыми переживаниями , типичными для шизофрении (псевдогаллюцинациями, идеями воздействия, идеаторным автоматизмом ).
Отграничение шизотипических расстройств от шизофрении и других рассмотренных здесь психотических расстройств особых трудностей не представляет, поскольку им не свойственны выраженные расстройства психотического уровня (бред, кататония, псевдогаллюцинации и пр.). Симптоматика шизотипических расстройств более сходна с психопатологическими проявлениями неврозов и психопатий .
В отличие от вялотекущей шизофрении (шизотипических расстройств) неврозы являются непрогредиентными психогенными заболеваниями и возникают вследствие длительно существующих внутриличностных конфликтов . Психотравмирующая ситуация в данном случае является условием декомпенсации личностных черт, изначально характерных для пациента , в то время как при вялотекущей шизофрении можно наблюдать преобразование, видоизменение исходных черт личности и нарастание типичных для шизофрении черт характера (безынициативность, монотонность, аутизм, равнодушие, склонность к бесплодному рассуждательству и отрыву от реальности).
В отличие от шизотипических расстройств психопатии характеризуются стабильностью , их проявления формируются в раннем детстве и стойко сохраняются без существенных изменений в течение всей жизни.
Уместно разделить на две подтемы:
- Первый психотический эпизод, с развертывания которого часто начинается лечение и впервые ставится диагноз.
- Обострения (рецидивы) уже диагностированной болезни.
Нельзя утверждать, что первый острый при шизофрении всегда наступает внезапно и из «ниоткуда». Зачастую проявляют себя с той или иной степенью выраженности в продромальном (предшествующем заболеванию), периоде. Их не всегда распознают в качестве признаков шизофрении, а потому, чаще всего, за помощью обращаются родственники заболевшего в тот момент, когда состояние становится острым. Хотя, как справедливо отметил еще в начале прошлого века Ойген Блёйлер, проследив историю развития болезни впервые поступившего больного, в ней можно почти всегда отыскать нерезко выраженную симптоматику шизофрении. Это так называемая негативная симптоматика. В сравнении с бредом и галлюцинациями, которые быстро привлекают к себе внимание, негативная симптоматика менее заметна, но более опасна и гораздо хуже поддается лечению
По первому острому эпизоду шизофрении бывает очень сложно предсказать прогноз течения заболевания. Однако именно от качества оказания своевременной помощи зависит весь дальнейший прогноз заболевания. Как правило, длительность острой фазы шизофрении продолжается 6-8 недель.
Признаки острой фазы шизофрении:
- странное, непонятное для окружающих поведение человека;
- бред, галлюцинации (чаще - слуховые),
- больной может «слышать голоса»: как правило, они сначала комментируют его действия, а по мере развития заболевания и обострения шизофрении, могут становиться все более агрессивными и начинают приказывать, управлять человеком;
- пациент может чувствовать чье-либо воздействие на собственные мысли;
- появляется раздражительность, замкнутость,
- пытаясь понять, что же с ним происходит, человек погружается в мир внутренних переживаний;
- возникает чувство растерянности и беспомощности.
Не смотря на то, что некоторые специалисты говорят о возможности купирования первого психотического эпизода при шизофрении на дому, мы настаиваем, учитывая всю значимость (как тщательного диагностического обследования, так и полноценного прохождения курса лечения), на необходимости помещения пациента в стационар.
Острый психоз невероятно сложно, а зачастую и опасно купировать и лечить в домашних условиях. Нередко состояние больного может нести угрозу как ему самому, так и окружающим его людям. Только полноценное лечение в стационаре может дать положительный, устойчивый результат.
Отмечается, что, у каждого пятого пациента после первого эпизода в дальнейшей жизни не наблюдается обострения шизофрении. Между первым и вторым эпизодами проявления болезни могут быть не очень заметными. Лишь у небольшого процента заболевших симптоматика шизофрении проявляется на протяжении многих лет.
Рецидив шизофрении наблюдается у 20% пациентов, даже не смотря на лечение. В случае же, если лечение не назначается, то вероятность повторения рецидива составляет 70%.
Первые признаки рецидива
Своевременное лечение острых приступов шизофрении имеет очень большое значение для дальнейшего прогноза заболевания. Своевременное купирования начинающегося приступа так же очень важно, поскольку каждый следующий случай обострения, увы, протекает тяжелее предыдущего, является более длительным и способен усугубить состояние пациента.
При первых признаках обострения шизофрении необходимо обеспечить больному качественное и немедленное оказание медицинской помощи. В случае, если состояние пациента уже сложно контролировать, и самостоятельно добраться до лечебного учреждения он не может, нужно незамедлительно вызывать скорую психиатрическую помощь.